- -
-
۱۳ خرداد ۱۴۰۰
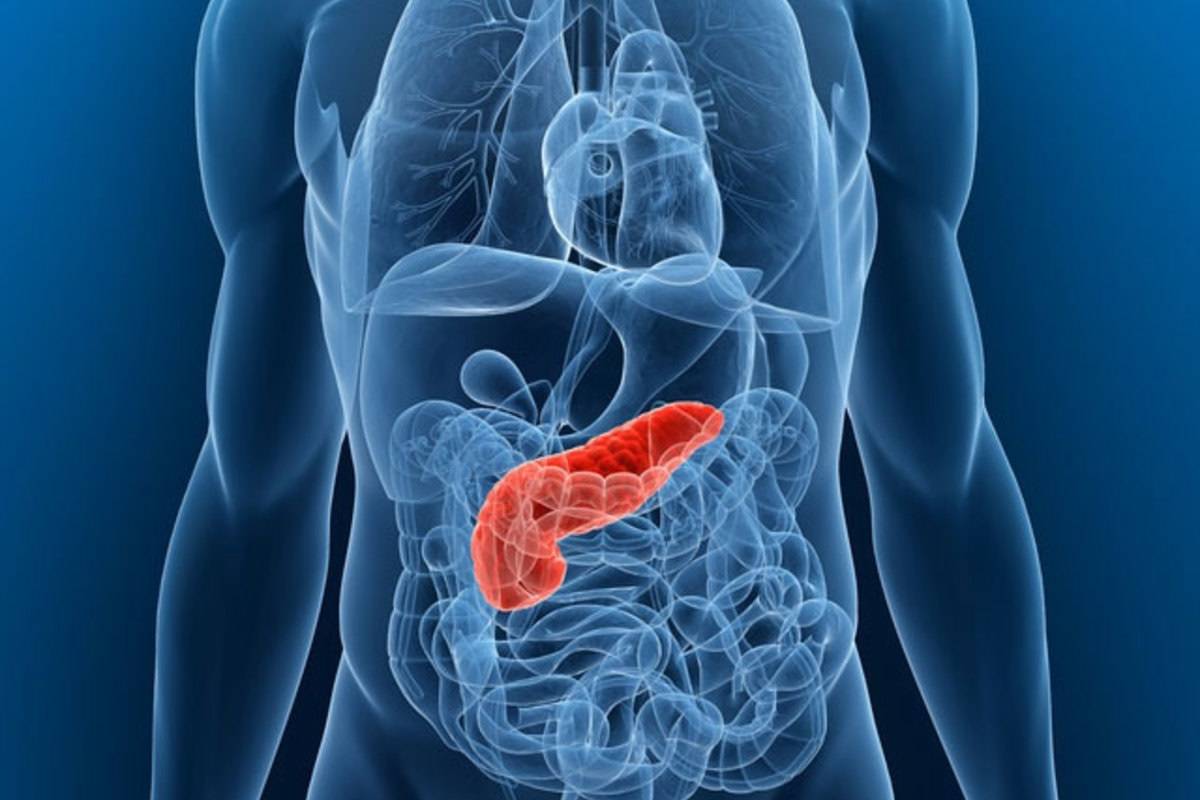
براساس پژوهشی جدید، ویروس کرونای عامل کووید ۱۹ میتواند وارد سلولهای تولیدکننده انسولین در لوزالمعده و با ایجاد اختلال در تولید انسولین به ایجاد دیابت منجر شود.
مطالعه جدیدی نشان میدهد ویروس کرونای عامل کووید ۱۹ میتواند وارد سلولهای تولیدکننده انسولین در لوزالمعده شود و توانایی ترشح انسولین آنها را کاهش دهد و گاهی موجب مرگ سلول شود. واردآمدن آسیب به سلولهای تولیدکننده انسولین که سلولهای بتا نامیده میشوند، بهطور بالقوه میتواند علائم دیابت و خصوصا دیابت نوع یک را بدتر کند که در آن لوزالمعده از قبل هم انسولین کمی میسازد یا اصلا انسولینی تولید نمیکند. پیتر جکسون، استاد گروه میکروبشناسی و ایمنیشناسی دانشکده پزشکی دانشگاه استنفورد و از نویسندگان مقاله میگوید: «این خوب نیست اگر تصور کنید بیمارانی وجود دارند که از قبل دچار دیابت هستند و درصورت ورود ویروس، به سلولهای بتای باقیمانده میرسد.»
علاوهبراین بهگزارش لایوساینس، برخی مطالعات نشان میدهند کووید ۱۹ شدید ممکن است موجب آغاز دیابت در افرادی شود که سابقه قبلی این بیماری را ندارند و شواهد بر این احتمال تأکید میکند که ویروس کرونا ممکن است بتواند سلولهای بتا را آلوده کند. این روند هنوز در حال بررسی است؛ اما جکسون گفت باتوجهبه دادههای جدید، فکر میکند ویروس ممکن است گاهی با آسیبرساندن به سلولهای بتا موجب دیابت شود. این امر با احتمال بیشتر زمانی اتفاق میافتد که افراد دچار پیشدیابت یا مشکلات سلامتی دیگر به کووید ۱۹ شدیدی مبتلا شوند که خطر ابتلا به دیابت را افزایش میدهد.
طبق اعلام مرکز کنترل و پیشگیری بیماری، افراد مبتلا به دیابت نوع یک یا دیابت نوع دو که در آن بدن انسولین تولید میکند؛ اما بافت بهعلت مقاومت به انسولین نمیتواند آن را جذب کند، درمقایسهبا جمعیت عمومی، درمعرض خطر بیشتر ابتلا به علائم کووید ۱۹ شدید قرار دارند. بهطورکلی، افراد مبتلا به دیابت درمقایسهبا کسانی که دچار دیابت نیستند، با احتمال بیشتری هنگام عفونیشدن با هر ویروسی دچار عوارض میشوند؛ زیرا این وضعیت میتواند عملکرد سیستم ایمنی را مختل کند. هیچکس نمیدانست SARS-CoV-2، یعنی ویروس عامل کووید ۱۹، میتواند مستقیما به لوزالمعده حمله کند.
جکسون و همکارانش برای یافتن پاسخ این پرسش، آزمایشهایی روی بافت لوزالمعده گرفتهشده از اهداکنندگان عضوی انجام دادند که براثر عفونتهای شدید کووید ۱۹ جان باخته و نیز ۱۸ فردی که بهدلایل دیگر جان خود را از دست داده بودند و نتیجه آزمایش ویروس کرونای آنها منفی شده بود. در گروه اول، پژوهشگران دریافتند SARS-CoV-2 مستقیما سلولهای بتای برخی افراد را آلوده کرده بود و در چندین آزمایش در ظرف آزمایشگاه متوجه شدند ویروس میتواند سلولهای بتای جداشده از اهداکنندگان دیگر را آلوده کند و به آنها آسیب برساند و موجب مرگشان شود که براثر علتهایی بهجز کووید ۱۹ از دنیا رفته بودند. پژوهشگران نتایج آزمایشهایشان را در مجله Cell Metabolism گزارش کردهاند.
دکتر الوین پاورز، مدیر مرکز دیابت وندربیلت آمریکا، گفت حتی با شواهد جدید، این سؤال بیجواب میماند که آیا SARS-CoV-2 درون بدن مستقیما سلولهای بتا را عفونی میکند یا نه. مطالعه جدید نشان میدهد سلولهای لوزالمعده در ظرف آزمایشگاه میتوانند آلوده شوند؛ اما این مورد بهطور قطعی در انسان نشان داده نشده است. برای رسیدن به نتیجهگیری قاطع، دانشمندان باید نمونههای لوزالمعده بیشتری را از بیمارانی بررسی کنند که براثر کووید ۱۹ از دنیا میروند. دکتر پاورز درباره گزارشهای منتشرشده مبنیبر تأثیر کووید ۱۹ بر ابتلای دیابت گفت:
میدانیم افرادی که به دیابت مرزی یا پیشدیابت مبتلا هستند، وقتی براثر هر مشکلی بهشدت بیمار میشوند (مانند ذاتالریه، حمله قلبی، سکته و بیماریهای دیگر)، گاهی دیابت ظاهر میشود. بنابراین، این امکان وجود دارد که افزایش در موارد دیابت وجود داشته باشند؛ اما نه بهعلت سمیبودن مستقیم ویروس SARS-CoV-2، بلکه بدینعلت که افراد بهشدت بیمار، گاهی دچار دیابت میشوند.
پاورز در تفسیر اخیری که در مجله The Lancet منتشر شد، نوشته بود بهطورکلی گزارشهای دیابت مرتبط با کووید ۱۹ متناقض است و این موضوع به بررسی بیشتر نیاز دارد.
ویروس کرونا چگونه ممکن است به سلولهای بتا نفوذ کند؟
برای تعیین این موضوع که آیا SARS-CoV-2 سلولهای بتا را آلوده میکند یا نه، اولین گام پیبردن به این مسئله است که ویروس چگونه وارد آن سلولها میشود. ویروس کرونا برای ورود به سلولها عمدتا از پروتئین گیرندهای به نام ACE2 استفاده میکند؛ اما بهنظر میرسد چندین پروتئین دیگر که روی سطح سلول وجود دارند، به اتصال ویروس به ACE2 کمک کنند.
پاورز و همکارانش برای مطالعهای که دسامبر ۲۰۲۰ در مجله Cell Metabolism منتشر شد، ACE2 و یکی از این پروتئینها را که پروتئاز تراغشایی سـرین ۲ (TMPRSS2) نام دارد، در سلولهای بتا جستوجو کردند؛ ولی تعداد کمی از هریک پیدا کردند. در مطالعه مستقل دیگری که در همان مجله منتشر شد، پژوهشگران به همین نتیجه رسیدند. برایناساس، بهنظر میرسید SARS-CoV-2 دروازههای ورودی کمی در سلولهای بتا داشته باشد. رائول آندینو، استاد گروه میکروبشناسی و ایمنیشناسی دانشگاه کالیفرنیا در سانفرانسیسکو و یکی از نویسندگان مطالعه گفت:
بحث از اینجا ناشی میشود که برخی میگویند گیرندههای زیادی در اینجا وجود ندارد؛ بنابراین، ویروس نباید بتواند سلولها را آلوده کند. اگرچه این سؤال وجود دارد که ویروس برای شکستن سد سلول به چند ACE2 نیاز دارد و درعینحال، پروتئینهای دیگر ممکن است توانایی اتصال آن به گیرنده ACE2 را افزایش دهند.
برای مثال، پروتئینهای گیرنده موسوم به نورو پیلین ۱ (NRP1) و گیرنده ترانسفرین (TFRC) هر دو با عفونت SARS-CoV-2 مرتبط بودهاند. معمولا پروتئین اول به فاکتورهای رشد مختلف متصل میشود و پروتئین دوم به واردکردن آهن به سلولها کمک میکند؛ اما مطالعات نشان دادهاند ویروس کرونا ممکن است از این گیرندهها استفاده کند. پژوهشگران در مطالعه جدید بهدنبال این پروتئینها و نیز ACE2 و TMPRSS2 در سلولهای بتای پنج اهداکننده عضو بودند که نتیجه آزمایش کووید آنها منفی شده بود.
جکسون به این موضوع اشاره کرد که بافت برای اینکه برای آزمایشها مفید باشد، باید سریع جمعآوری و استفاده شود. وی افزود: «بهمحض دسترسی، جزایر لانگرهانس (گروههایی از سلولهای لوزالمعده) را از اجساد جدا کردیم.» همانطورکه در مطالعات گذشته نشان داده شده بود، آنها تعداد کمی از ACE2 و TMPRSS2 را در سلولهای بتای اهداکنندگان و تعداد فراوانی از NRP1 و TRFC پیدا کردند. سلولهای بتا درمقایسهبا سلولهای آلفا که نوع دیگری از سلولهای لوزالمعده هستند، مقادیر بسیار بیشتری از پروتئینهای NRP1 و TRFC را بیان میکنند که نشان میدهد ویروس درصورت عفونیکردن لوزالمعده، ممکن است بهصورت انتخابی روی سلولهای بتا عمل کند.
پژوهشگران جزیرههای بیشتری از اهداکنندگان کوویدمنفی را جدا کردند و بافتها را در آزمایشگاه درمعرض SARS-CoV-2 قرار دادند. پس از چندین روز، آنان سلولها را درمعرض آنتیبادیهایی قرار دادند که به بخشی از ویروس کرونا متصل میشوند تا ببینند کدام سلولها آلوده شدهاند و شواهدی از حضور ویروس SARS-CoV-2 را عمدتا در سلولهای بتا پیدا کردند. پژوهشگران دریافتند با مهار گیرنده NRP1 با استفاده از مولکول کوچکی که EG00229 نامیده میشود، میتوانند تا حدودی از این عفونت پیشگیری کنند. این واقعیت نشان میدهد NRP1 ممکن است برای ورود ویروس کرونا به سلولهای بتا نقش مهمی داشته باشد. جکسون گفت:
تصور کنید تلاش میکنید تا توپ بسکتبال را بگیرید. گرفتن با یک دست دشوار است و در بسیاری از مواقع توپ را از دست میدهید؛ اما گرفتن دودستی کار دقیقتر و کارآمدتری است. برای اینکه ویروس کرونا سلول را آلوده کند، ساختاری روی ویروس به نام اسپایک باید به ACE2 متصل شود. در این مقایسه، حتی با اینکه گیرندههای ACE2 نسبتا کمی وجود دارد، NRP1 ممکن است به گرفتن ویروس کرونا و واردکردن اسپایک کمک کند.
برخی مطالعات نشان میدهند NRP1 به قطعه خاصی از اسپایک متصل میشود و مهار این تعامل تا حدودی توانایی ویروس را برای عفونیکردن سلولهای موجود در محیط کشت مختل میکند. پژوهشگران دریافتند سلولهای بتای آلوده وقتی درمعرض گلوکزی بهاندازه گلوکز موجود در یک وعده غذایی قرار میگیرند، درمقایسهبا سلولهای عفونینشده انسولین کمتری تولید میکنند و در سلولهای عفونی سیگنالهای مولکولی مرتبط با مرگ سلول افزایش پیدا میکند. این اثرها نیز بهکمک EG00229 مهارشدنی بود که بر اهمیت بالقوه NRP1 در ایجاد عفونت تأکید میکند.
پژوهشگران پس از مشاهده این موضوع که ویروس میتواند سلولهای بتای اهداکنندگان کوویدمنفی را آلوده کند، میخواستند ببینند آیا ویروس در افرادی وجود دارد که براثر کووید ۱۹ از دنیا رفته بودند یا خیر. آنها ماده ژنتیکی ویروس کرونا را در هفت مورد از نُه لوزالمعده اهدایی پیدا کردند. پژوهشگران با بررسی هفت لوزالمعده آلوده به مواد ژنتیکی ویروس، با استفاده از آنتیبادیها تأیید کردند که SARS-CoV-2 در سلولهای بتای چهار مورد وجود دارد. آنها درون سلولهای بتا دستورالعملهای ژنتیکی کدکننده پروتئین اسپایک را نیز پیدا کردند.
نویسندگان در گزارششان به این موضوع اشاره کردند که لوزالمعده سه اهداکننده دیگر دچار آسیب گستردهای شده بود که ناشی از آنزیمهای گوارشی است و پس از مرگ سریعا عضو را تخریب میکنند. جکسون گفت ممکن است اینطور باشد که آزمایش آنتیبادی برای سه اهداکننده بهعلت شدت آسیب منفی شده باشد. افزونبراین، احتمال دارد آزمایشهای منفی دقیق باشند؛ چراکه همه بیماران مبتلا به کووید ۱۹ شدید لزوما سلولهای بتای آلوده ندارند. جکسون گفت: «به مطالعه بسیار بزرگتری نیاز داریم تا نرخ واقعی عفونت سلولهای بتای لوزالمعده را برای بیماران مبتلا به کووید شدید مشخص کنیم.»
مطالعه جدید سؤالات دیگری مطرح میکند. با فرض اینکه ویروس در افراد زنده همانطورکه در ظرف آزمایشگاه نشان داده شده است، به سلولهای بتا حمله کند، ویروس چگونه به لوزالمعده میرسد؟ جکسون گفت بروز ذاتالریه ممکن است به ویروس کمک کند از مجاری هوایی بگریزد و در بخشهای دیگر بدن مانند لوزالمعده موجب ایجاد عفونتهای ثانویه شود؛ اما درحالحاضر، این مسئله مشخص نیست.
مطالعه افراد مبتلا به بیماری شدید را نیز شامل میشود؛ بنابراین، مشخص نیست آیا عفونت لوزالمعده در عفونتهای خفیف کووید ۱۹ نیز اتفاق میافتد یا خیر. آندینو گفت: «اگر ویروس بتواند وارد لوزالمعده شود، عفونت لوزالمعده چگونه با کاهش انسولین ارتباط پیدا میکند؟» در ظرف آزمایشگاه سلولهای بتا پس از عفونت، انسولین کمتری تولید میکردند؛ اما مقدار این کاهش ممکن است در فرد زنده متفاوت باشد. آندینو بیان میکند: «فکر میکنم این سؤال مهمی است که مقاله به آن نمیپردازد.» او خاطرنشان کرد برای درک نقش سیستم ایمنی در عفونت لوزالمعده به پژوهشهای بیشتری نیز نیاز خواهد بود.
ازنظر تئوری، عفونت مستقیم میتواند موجب التهاب گسترده در لوزالمعده شود و آسیب بیشتری وارد کند و در افراد مستعد دیابت نوع یک، این مسئله میتواند حمله خودایمنی به آن عضو را تحریک یا آن را تشدید کند؛ اما درحالحاضر، این موضوع در حد حدس و گمان است. باتوجهبه محدودیتهای مطالعه در ظرف آزمایشگاه، پژوهشگران برای تأیید این موضوع که عضو مستقیما آلوده میشود، به مطالعات بزرگ با استفاده از لوزالمعده بهخوبی حفظشده افرادی نیاز دارند که براثر کووید ۱۹ از دنیا رفتهاند. علاوهبراین، مشخص نیست روشی که پژوهشگران برای آلودهکردن سلولها استفاده کردهاند، مانند حالتی است که وقتی فرد دچار عفونت SARS-CoV-2 میشود، در بدن او اتفاق میافتد.
اشتراک گذاری با دوستان